O tratamento da enxaqueca deve ser iniciado assim que diagnostica-se a condição, com opções farmacológicas e medidas não-farmacológicas, e os pacientes cujo diagnóstico é difícil ou não respondem à terapia, devem ser encaminhados à especialistas.
O tratamento não-farmacológico baseia-se em medidas preventivas da crise de enxaqueca, e em pacientes cuja terapia farmacológica requer cuidados, ex.: gestantes. Algumas evidências apontam os benefícios de terapia biocomportamental, dispositivos neuromoduladores não invasivos e acupuntura. Além disso, algumas recomendações como a prática de exercícios físicos e a adequação da dieta parecem funcionar para alguns pacientes.
Os medicamentos usados no tratamento da enxaqueca para aliviar ou reduzir a dor devem ser administrados já no início da crise, como uma opção de ataque. As opções de tratamento farmacológico para essa fase são os anti-inflamatórios não esteroidais (AINES), que são uma opção barata, segura e alguns são isentos de prescrição. Exemplos de AINES que funcionam bem nessa fase são o ácido acetilsalicílico (AAS), ibuprofeno e o diclofenaco.
Uma segunda classe medicamentosa disponível é a classe das triptanas (ex.: naratriptana e sumatriptana), que são considerados medicamentos de segunda linha para o tratamento da enxaqueca. É muito comum a combinação de uma triptana com um AINE, por exemplo a sumatriptana com o naproxeno, que apresenta resultados melhores para o alívio da dor.
Um ponto relevante a ser comentado é que esses medicamentos para reduzir a dor de cabeça não devem ser usados excessivamente. Pois esse uso irregular pode aumentar as crises de enxaqueca e diminuir a responsividade ao tratamento.
A enxaqueca é uma doença neurológica recorrente, e muita vezes um tratamento a longo prazo pode ser necessário visando prevenir a ocorrência das crises. O objetivo do tratamento preventivo é reduzir a frequência, duração e severidade das crises de enxaqueca. Mesmo esse tratamento preventivo funcionando muito bem para o paciente para a redução das crises, é fundamental deixar claro que não se trata de uma "cura", mas sim de uma remissão das crises.
Os medicamentos mais usados para esse objetivo são os antihipertensivos (ex.: beta-bloqueadores e candesartana), os antidepressivos (ex.: amitriptilina), substâncias anticonvulsivantes (ex.: topiramato e valproato de sódio) e bloqueadores do canal de cálcio (ex.: flunarizina).
No tratamento preventivo da enxaqueca crônica, existem evidências bastante significativas da efetividade do topiramato ou da toxina botulínica.
Recentemente a terapia monoclonal tem sido considerada para o tratamento de pacientes com enxaqueca como uma estratégia de prevenção. Esses anticorpos, eptinezumabe, erenumabe, fremanezumabe e galcanezumabe, têm como alvo o peptídeo CGRP e seus receptores, e todos eles possuem efetividade documentada em ensaios clínicos randomizados para o tratamento preventivo da enxaqueca episódica ou crônica.



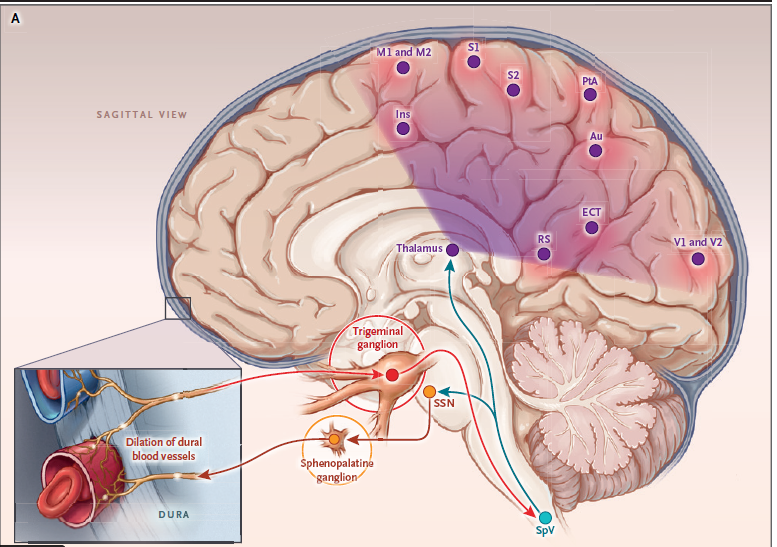
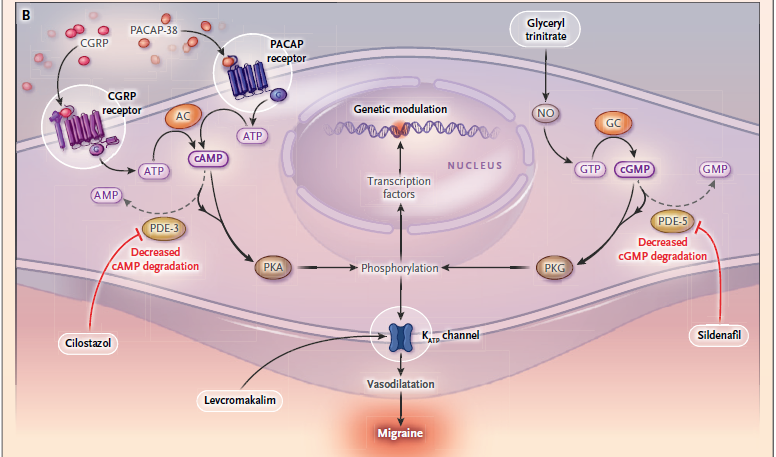



Comentários